Fiche de Révision : Pathologies Rhumatismales Inflammatoires Chroniques (RIC)
Advanced features available in the app
- Images
- Mathematical formulas
- Professional and academic diagrams in the app
Fiche de Révision : Pathologies Rhumatismales Inflammatoires Chroniques (RIC)
Introduction générale
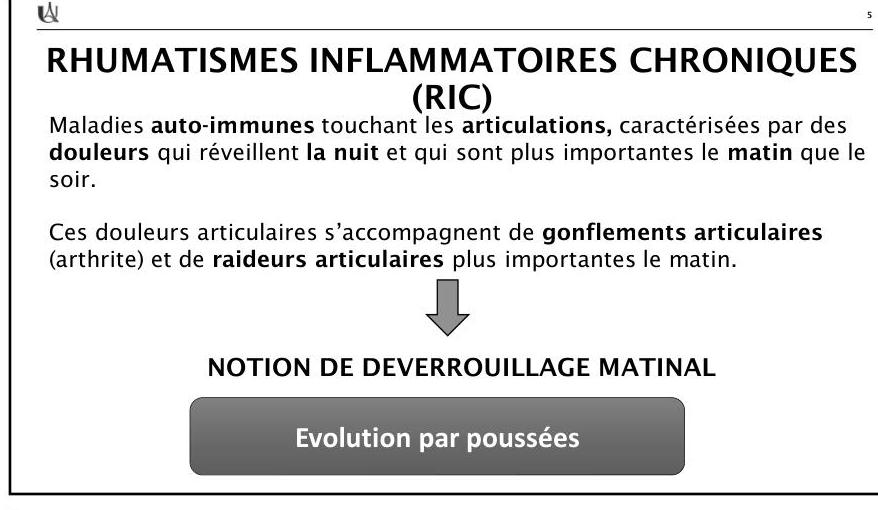
Les pathologies rhumatismales inflammatoires chroniques (RIC) regroupent un ensemble de maladies auto-immunes caractérisées par une inflammation persistante des articulations et/ou des tissus conjonctifs. Elles se traduisent cliniquement par des douleurs nocturnes et matinales, des gonflements articulaires (arthrite), ainsi que des raideurs matinales souvent prolongées, appelées « dérouillage ». Ces maladies évoluent généralement par poussées et peuvent entraîner des destructions articulaires irréversibles si elles ne sont pas prises en charge précocement.
Les principales RIC sont la polyarthrite rhumatoïde (PR), la spondylarthrite ankylosante (SpA) et les connectivites (Lupus, Sclérodermie, Syndrome de Sjögren). Cette fiche détaille leurs caractéristiques cliniques, diagnostics, traitements, ainsi que les aspects pratiques liés à la dispensation des médicaments et au suivi global des patients.
1. Classification et principales pathologies rhumatismales
[Diagramme]
Les pathologies rhumatismales se divisent en trois grandes catégories :
- Inflammatoires : PR, SpA, connectivites (Lupus, Sclérodermie, Syndrome de Sjögren)
- Dégénératives : arthrose, caractérisée par l’usure du cartilage
- Métaboliques : goutte, liée aux dépôts d’urate
2. Rhumatismes inflammatoires chroniques (RIC) : définitions et caractéristiques
2.1 Polyarthrite rhumatoïde (PR)
[Diagramme]
- La PR est la plus fréquente des RIC (0,8% de la population), touchant principalement les femmes (3/4 des cas) entre 40 et 50 ans.
- Elle se manifeste par une atteinte bilatérale des articulations distales, avec douleurs inflammatoires nocturnes et matinales, raideurs prolongées (>30 minutes), et synovite.
- L’évolution sans traitement conduit à des destructions articulaires irréversibles visibles en imagerie.
- Le diagnostic repose sur l’examen clinique, les radiographies, et la présence d’auto-anticorps spécifiques.
2.2 Spondylarthrite ankylosante (SpA)
[Diagramme]
- La SpA touche environ 0,3% de la population, principalement des hommes jeunes.
- Elle se caractérise par une atteinte inflammatoire des enthèses (zones d’insertion des tendons et ligaments) et une inflammation axiale.
- Les symptômes incluent des douleurs lombaires inflammatoires et une raideur matinale.
- L’évolution peut aboutir à une ankylose (fusion osseuse).
- Le diagnostic repose sur l’imagerie (radiographies, IRM) et la recherche de l’antigène HLA-B27.
2.3 Connectivites
[Diagramme]
- Ces maladies touchent plusieurs organes et systèmes, avec des manifestations articulaires fréquentes.
- Le diagnostic repose sur la clinique et la présence d’auto-anticorps spécifiques.
- Le traitement est souvent basé sur les corticoïdes et les immunosuppresseurs.
3. Prise en charge thérapeutique des RIC
3.1 Objectifs thérapeutiques
- Contrôler l’activité inflammatoire de la maladie
- Réduire la douleur et les symptômes
- Limiter les destructions articulaires et les complications
- Optimiser la qualité de vie du patient
3.2 Traitement de fond : Methotrexate (MTX)
Le MTX est le traitement de fond de première intention dans la PR.
[Diagramme]
Effets indésirables et surveillance
[Diagramme]
- La supplémentation en acide folique (minimum 5 mg/semaine, avec un délai d’au moins 24h entre MTX et acide folique) diminue les effets secondaires.
- Interaction médicamenteuse importante : l’association MTX et amoxicilline est déconseillée. En cas de traitement antibiotique, préférer l’azithromycine si possible.
- En cas d’oubli de prise MTX, prendre la dose le lendemain si l’oubli est inférieur à 48h, sinon attendre la semaine suivante. Ne jamais doubler la dose.
3.3 Corticostéroïdes (Prednisone)
[Diagramme]
- La prednisone est souvent utilisée en relais ou lors de poussées inflammatoires.
- La dose minimale efficace est d’environ 0,15 mg/kg/j, avec un maximum de 10 mg/j.
- La durée doit être la plus courte possible pour limiter les effets secondaires (ostéoporose, diabète, hypertension, etc.).
- La réduction progressive est indispensable, avec surveillance clinique et test au synacthène lorsque la dose atteint 5 mg/j.
- Un arrêt brutal expose à un risque d’insuffisance surrénalienne.
4. Suivi et précautions liées aux traitements
4.1 Dispensation et administration des biothérapies
[Diagramme]
- Le respect de la chaîne du froid est crucial pour la conservation des biothérapies.
- L’apprentissage du geste d’injection et la rotation des sites sont essentiels pour limiter les complications locales.
- Le carnet de suivi doit être rigoureusement tenu.
- En cas de fièvre ou de signes infectieux, ne pas réaliser l’injection et consulter rapidement.
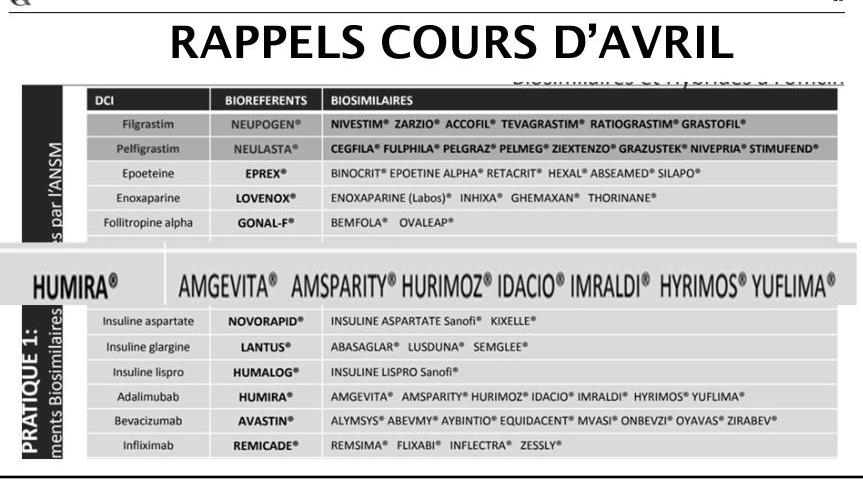
4.2 Dispensation et substitution des biosimilaires (exemple d’Amgevita®)
[Diagramme]
[Diagramme]
- Amgevita® est un biosimilaire d’Humira®, mais pas un générique.
- La substitution d’Humira® par Amgevita® est possible si le prescripteur l’a autorisé.
- La substitution inverse n’est pas autorisée.
- Le pharmacien doit informer le patient et le prescripteur, mentionner le médicament dispensé sur l’ordonnance, enregistrer le numéro de lot pour la traçabilité, et assurer la continuité du traitement.
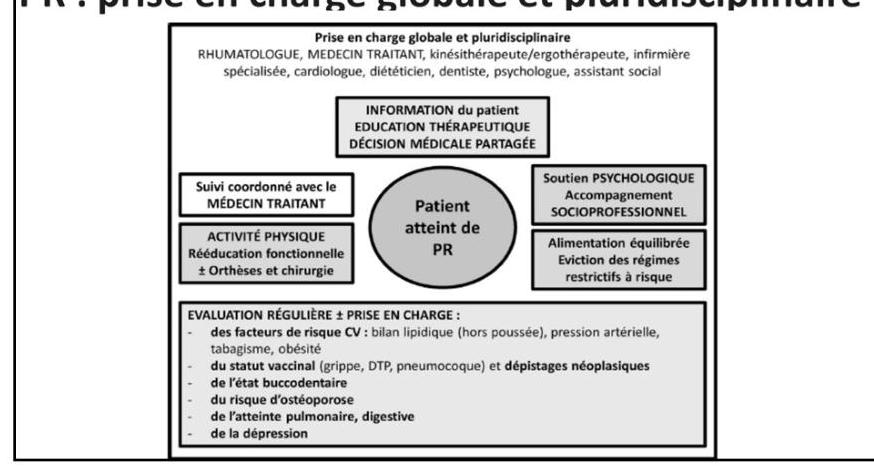
5. Suivi global et pluridisciplinaire du patient
[Diagramme]
- La prise en charge des RIC est multidisciplinaire, impliquant rhumatologues, médecins traitants, kinésithérapeutes, infirmières, cardiologues, diététiciens, dentistes, psychologues et assistants sociaux.
- L’éducation thérapeutique du patient est essentielle pour l’observance et la gestion de la maladie.
- Un suivi régulier doit évaluer les facteurs de risque cardiovasculaire, le statut vaccinal, les complications liées à la maladie ou aux traitements (ostéoporose, atteintes pulmonaires, digestives), ainsi que la santé mentale.
Conclusion : Points clés à retenir
- Les RIC sont des maladies auto-immunes inflammatoires chroniques touchant principalement les articulations, avec des symptômes caractéristiques comme les douleurs nocturnes et matinales, la raideur prolongée et les gonflements.
- La polyarthrite rhumatoïde et la spondylarthrite ankylosante sont les principales formes, chacune avec des caractéristiques cliniques et évolutives spécifiques.
- Le traitement repose sur une prise en charge précoce et adaptée, incluant le méthotrexate comme traitement de fond, les corticoïdes à dose minimale et pour une durée limitée, ainsi que les biothérapies.
- La surveillance des effets secondaires, la gestion des interactions médicamenteuses, et l’éducation du patient sont indispensables.
- La dispensation des biothérapies et des biosimilaires doit respecter des règles strictes pour garantir la sécurité et la traçabilité.
- Le suivi global du patient est pluridisciplinaire, intégrant la prévention des complications et la prise en charge psychosociale.
Annexes : Diagrammes clés
Rhumatismes inflammatoires chroniques (RIC) et principales maladies
[Diagramme]
Classification simplifiée des pathologies rhumatismales
[Diagramme]
Prescription et suivi de la prednisone
[Diagramme]
Dispensation et précautions des biothérapies
[Diagramme]
Dispensation et substitution des biosimilaires (Amgevita®)
[Diagramme]
[Diagramme]
Bibliographie et sources
Toutes les informations de cette fiche sont issues des documents pédagogiques officiels du DEUST DSO, notamment @docDSO PATHOLOGIES RHUMATISMALES 3.
Images complémentaires



Cette fiche synthétise les connaissances essentielles pour comprendre, diagnostiquer et prendre en charge les pathologies rhumatismales inflammatoires chroniques, en insistant sur la multidisciplinarité et la rigueur thérapeutique.
