Fiche fac cours 5 santé public
Advanced features available in the app
- Images
- Mathematical formulas
- Professional and academic diagrams in the app
Fiche de Révision : Prévention et Santé Publique (Cours 5)
Introduction générale à la prévention en santé publique
La prévention en santé vise à éviter l'apparition, le développement ou l'aggravation des maladies et incapacités. Elle constitue un pilier fondamental de la santé publique, permettant non seulement de protéger les individus mais aussi de réduire la charge globale de morbidité dans la population.
La prévention se décline en trois niveaux complémentaires :
- Prévention primaire : agit en amont de la maladie, en réduisant les facteurs de risque (ex : vaccination, promotion de l’activité physique).
- Prévention secondaire : intervient à un stade précoce, par le dépistage et le diagnostic précoce (ex : mammographie pour le cancer du sein).
- Prévention tertiaire : concerne la gestion des complications, récidives et séquelles d’une maladie déjà installée (ex : traitement des maladies chroniques, réadaptation).
Cette fiche explore ces différentes dimensions, ainsi que les déterminants sociaux, les stratégies de dépistage, la vaccination, et les enjeux majeurs de santé publique.
1. Concepts fondamentaux de la prévention
1.1 Définition selon la HAS
La Haute Autorité de Santé (HAS) définit la prévention comme l’ensemble des actions visant à éviter :
- l’apparition d’une maladie,
- son développement,
- ou son aggravation.
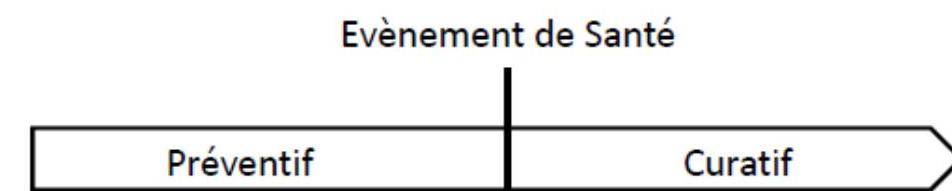
Elle distingue clairement la prévention de la médecine curative, qui intervient pour soigner la maladie, ses complications ou récidives.
1.2 Médecine préventive vs curative
| Aspect | Médecine préventive | Médecine curative |
|---|---|---|
| Objectif | Éviter maladie, complication, récidive | Soigner maladie, complication, récidive |
| Moment d’intervention | Avant ou au début de la maladie | Après l’apparition de la maladie |
2. Vaccination : Histoire, principes et impact
2.1 Origines et évolution de la vaccination
L’immunité acquise a été observée dès l’Antiquité, notamment par Thucydide (-400), qui remarquait que les survivants d’une maladie étaient protégés contre une rechute.
- Variolisation naturelle : exposition contrôlée des enfants à la variole, provoquant une forme bénigne.
- Variolisation artificielle : inoculation du contenu des pustules varioleuses, avec des risques de formes graves.
- Vaccination : Jenner (fin XVIIIe siècle) a découvert que le contact avec la vaccine bovine protégeait contre la variole humaine, posant les bases de la vaccination moderne.
Pasteur (1881) a perfectionné cette approche en inoculant des virus affaiblis, conduisant à une immunité durable sans maladie grave.
2.2 Types de vaccins modernes
- Vaccins vivants atténués
- Vaccins inactivés ou tués
- Vaccins à toxines inactivées
- Vaccins recombinants
2.3 Objectifs de la vaccination
- Protection individuelle : éviter la maladie ou ses formes graves.
- Protection collective : réduire la transmission et protéger les non-vaccinés par effet de groupe.
2.4 Couverture vaccinale et immunité collective
La couverture vaccinale correspond au pourcentage de personnes vaccinées dans une population. Une couverture élevée est essentielle pour atteindre l’immunité collective, limitant ainsi la circulation des agents infectieux.
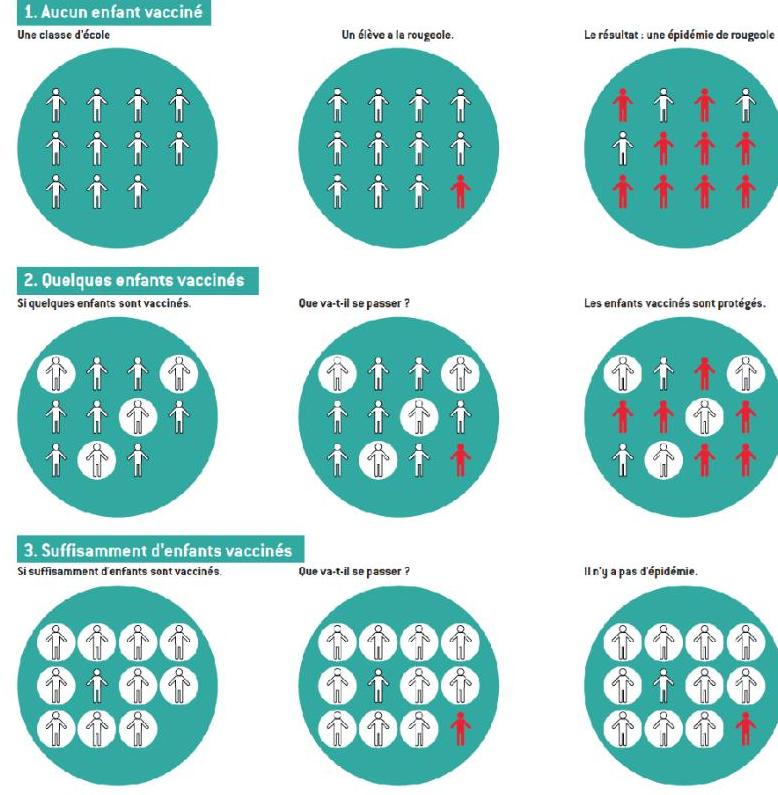
2.5 Bénéfices en santé publique
La vaccination a permis la quasi-disparition de nombreuses maladies graves, notamment celles pour lesquelles la vaccination est obligatoire. L’exemple ci-dessous illustre la chute spectaculaire des cas d’une maladie après introduction de la vaccination obligatoire.

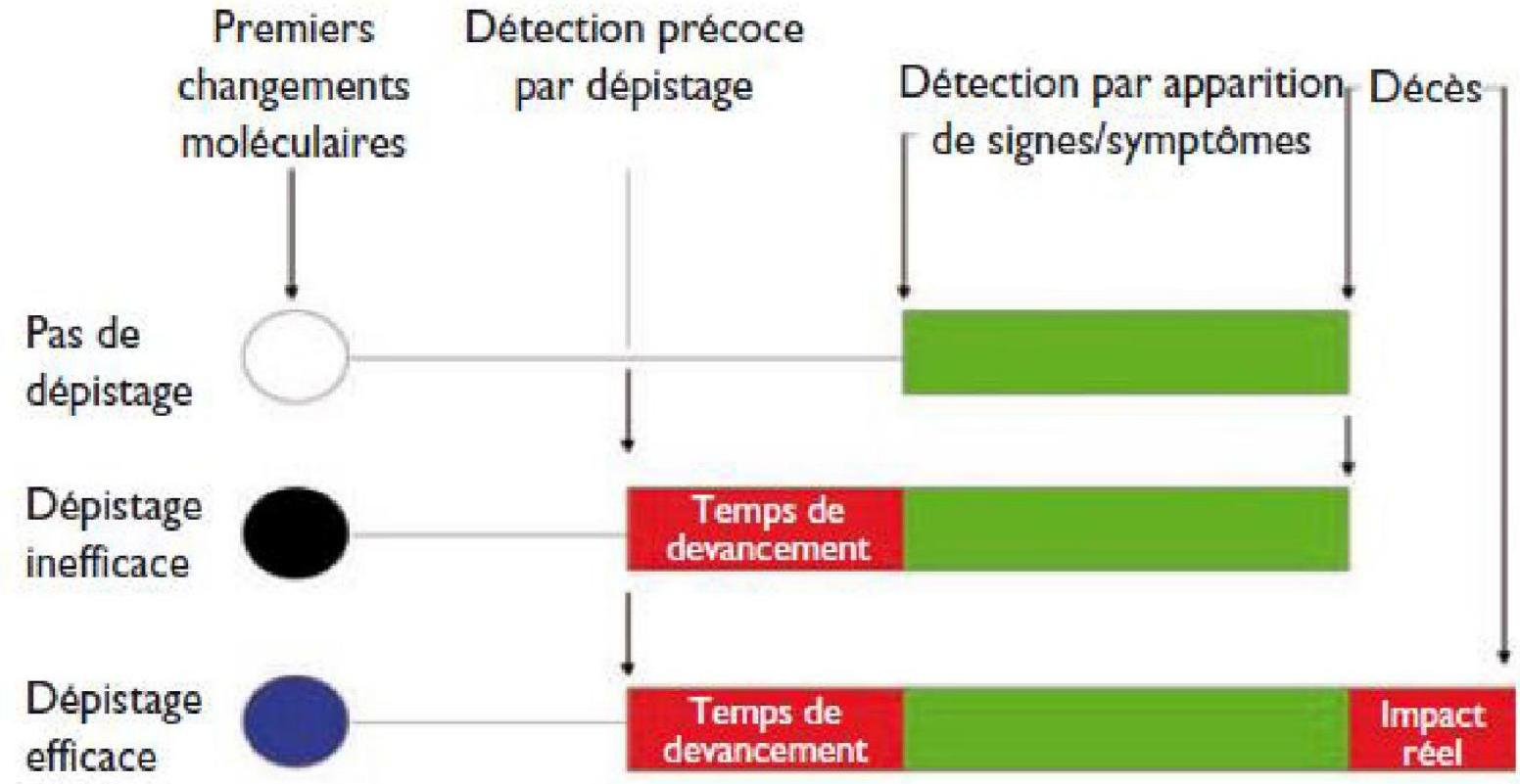
3. Dépistage : principes, performances et applications
3.1 Concepts clés des tests de dépistage
Un test de dépistage doit être évalué selon :
-
Sensibilité (Se) : probabilité que le test soit positif si la personne est malade.
[Formule mathématique] -
Spécificité (Sp) : probabilité que le test soit négatif si la personne n’est pas malade.
[Formule mathématique]
| Résultat du test | Non malade | Malade |
|---|---|---|
| Négatif | Vrai négatif (VN) | Faux négatif (FN) |
| Positif | Faux positif (FP) | Vrai positif (VP) |
3.2 Influence de la prévalence
La prévalence de la maladie dans la population impacte fortement la valeur prédictive positive (VPP) d’un test.
Exemple : Pour une maladie rare (1/10 000), avec [Formule] et [Formule] :
- 1 malade testé positif (VP)
- 100 faux positifs (FP)
La probabilité d’être réellement malade après un test positif reste faible.
3.3 Application au dépistage du cancer du sein
- Population ciblée : femmes 50-74 ans sans symptôme ni facteur de risque.
- Mammographie bilatérale tous les 2 ans, prise en charge à 100 %.
- Double lecture obligatoire pour garantir la qualité.
- En cas d’anomalie, bilan diagnostique immédiat.
La VPP d’une mammographie anormale est d’environ 9,7 %, soulignant l’importance de la confirmation diagnostique.
3.4 Dépistage du VIH : tests et performances
| Test | Sensibilité | Spécificité | Fiabilité du résultat | Délai résultat | Prescription | Lieux de prélèvement | Remboursement |
|---|---|---|---|---|---|---|---|
| ELISA | > 99 % | 98-99 % | 6 semaines après exposition | < 4 jours | Non obligatoire | Laboratoires, hôpitaux, CeGIDD, CSAPA/CAARUD, CPEF | 100 % avec prescription |
| TROD | 94-99 % | 98-99 % | 3 mois après exposition | < 30 minutes | Non nécessaire | Lieux de soins, associations, CeGIDD, CSAPA/CAARUD, CPEF | Gratuit dans CeGIDD et associations |
| Autotest | 94-99 % | 98-99 % | 3 mois après exposition | < 30 minutes | Non nécessaire | Pharmacies, CeGIDD, associations, domicile | Non remboursé sauf exceptions |
4. Prévention tertiaire : gestion des maladies chroniques et complications
4.1 Objectifs de la prévention tertiaire
- Réduire récidives, rechutes, séquelles, incapacités et complications.
- Contrôler la maladie pour améliorer la qualité et l’espérance de vie.
- Utilisation d’indicateurs comme le DALY (Disability-Adjusted Life Years) pour mesurer l’impact.
4.2 Classification du risque cardiovasculaire
| Risque | Critères principaux |
|---|---|
| Très haut risque | Athérosclérose documentée (ex : SCA, AVC, AOMI), maladie coronarienne avec sténose > 50 % |
| Haut risque | Diabète avec atteinte d’organes, insuffisance rénale sévère, SCORE ≥ 10 % |
| Risque modéré | Diabète jeune évoluant peu, SCORE 1-5 % |
| Risque faible | SCORE < 1 % |
4.3 Complications du diabète
- En France, 2 millions de diabétiques, 90 % de type 2.
- Complications majeures :
- Risque cardiovasculaire → athérosclérose
- Rétinopathie, néphropathie, neuropathies
- Pied diabétique (25 %), avec 1 % d’amputations.

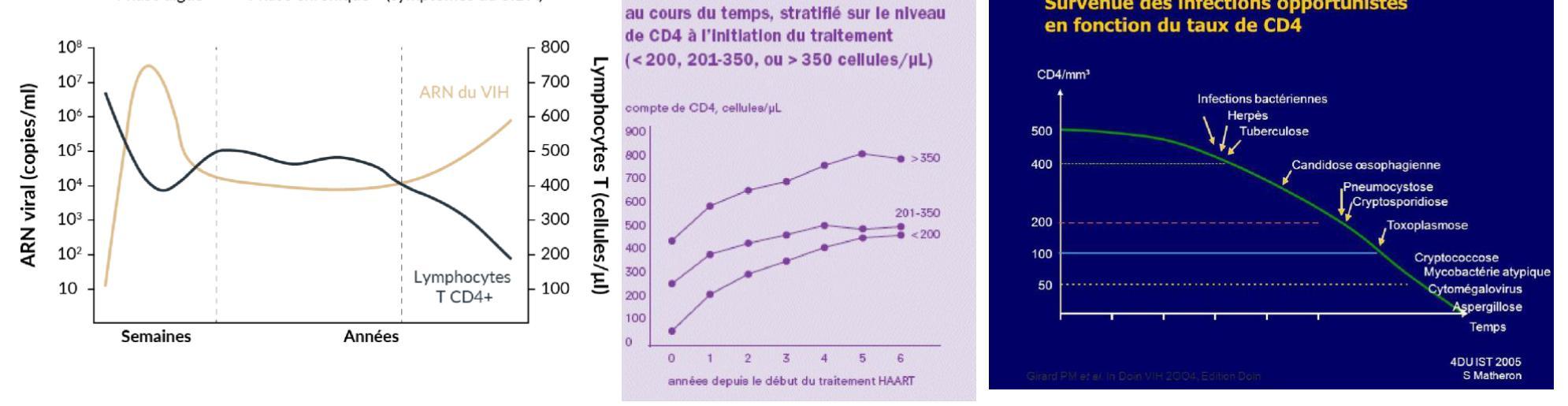
4.4 Prévention des infections opportunistes chez le sujet VIH+
- En contexte d’immunodépression, prévention des infections opportunistes est cruciale.
- Mesures spécifiques adaptées au patient VIH+.

5. Déterminants sociaux et santé
5.1 Influence des conditions de vie
Les déterminants sociaux regroupent les facteurs économiques, environnementaux et sociaux qui influencent la santé des populations. Ils conditionnent l’accès aux soins, les comportements de santé et la qualité de vie.
5.2 Exemples de déterminants sociaux
- Niveau de revenu
- Niveau d’éducation
- Conditions de travail
- Logement
- Réseaux sociaux et soutien communautaire
Ces facteurs sont à l’origine d’inégalités de santé importantes.
5.3 Schéma des déterminants sociaux
[Diagramme]
6. Morbidité et mortalité : principaux facteurs et pathologies
6.1 Facteurs de risque majeurs en France
- Manque d’activité physique
- Faible densité minérale osseuse
- Malnutrition
- Qualité insuffisante de l’eau et hygiène
- Prise de risques sexuels, abus sexuel, violence
6.2 Principales causes de morbidité
- Maladies respiratoires chroniques (asthme, BPCO)
- Sida et tuberculose
- Troubles mentaux (anxiété, dépression)
- Cirrhose et autres maladies hépatiques (liées à alcoolisme, infections)
- Autres maladies transmissibles, maternelles, néonatales et nutritionnelles
6.3 Violence et atteinte à soi-même
La violence, qu’elle soit interpersonnelle ou collective, a un impact majeur sur la santé physique et mentale.
- Conséquences : traumatismes physiques, troubles psychiques (stress post-traumatique, dépression).
- Prévention : sensibilisation, politiques publiques, coordination entre santé, justice et éducation.


7. Organisation territoriale et surveillance en santé publique
7.1 Découpage en zones de santé
La segmentation territoriale en zones de santé permet d’adapter les politiques et interventions aux réalités locales.
- Critères géographiques et démographiques définissent chaque zone.
- Exemple : zone "5045" avec découpage temporel précis pour le suivi épidémiologique.
7.2 Importance
- Suivi épidémiologique ciblé
- Allocation efficace des ressources
- Évaluation fine des interventions
8. Prévention de la transmission aérienne du SARS-CoV-2
8.1 Mesures essentielles
- Maintenir la distance physique, notamment envers les personnes âgées.
- Respecter les distances dans les files d’attente et réunions.
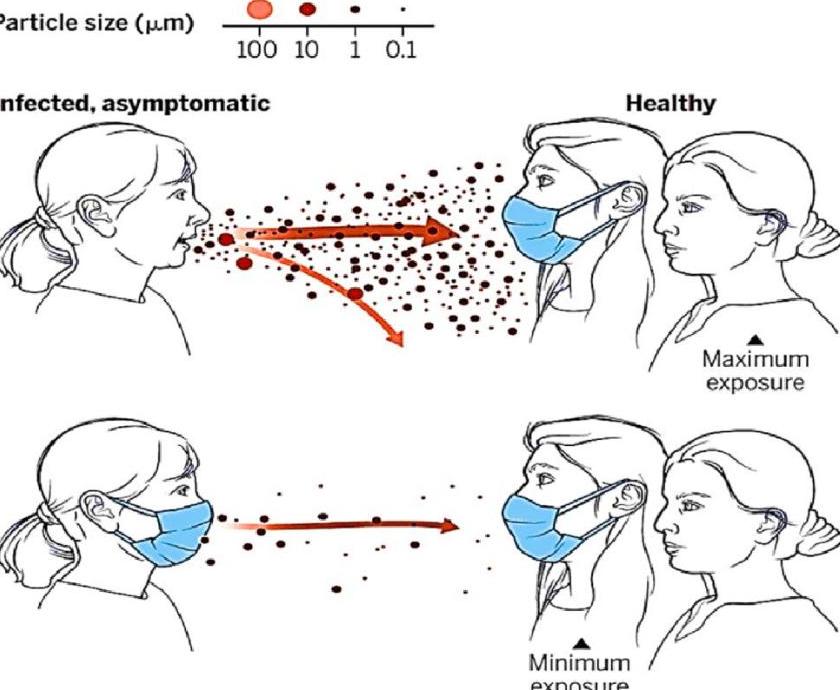
8.2 Port du masque
- Réduit la transmission en limitant l’émission de particules infectieuses.
- Particules émises lors de la respiration et de la parole, avec taille influençant la propagation.
8.3 Gestes barrières

Conclusion : Points clés à retenir
- La prévention en santé publique est multidimensionnelle, incluant prévention primaire, secondaire et tertiaire.
- La vaccination est une arme majeure, assurant protection individuelle et collective.
- Le dépistage, bien que puissant, doit être compris dans ses limites liées à la sensibilité, spécificité et prévalence.
- Les déterminants sociaux influencent profondément la santé des populations et doivent guider les politiques.
- La prévention tertiaire vise à améliorer la qualité de vie des malades chroniques et réduire les complications.
- La lutte contre les maladies transmissibles, les troubles mentaux, la violence et les maladies chroniques reste un défi majeur.
- L’organisation territoriale fine et les mesures adaptées (ex : gestes barrières contre le COVID-19) sont essentielles pour une santé publique efficace.
Cette fiche synthétise les notions clés du cours 5 de santé publique, offrant un panorama complet pour la compréhension et l’application des principes de prévention.
