Fiche fac cours 4 santé public
Funciones avanzadas disponibles en la aplicación
- Imágenes
- Fórmulas matemáticas
- Diagramas con renderizado profesional y académico en la app
Fiche de révision : Maladies chroniques et santé publique
Introduction générale
Les maladies chroniques représentent un enjeu majeur de santé publique dans les pays développés, notamment en France. Elles concernent des affections de longue durée, souvent évolutives et complexes, qui impactent profondément la qualité de vie des individus, les systèmes de soins et la société. Cette fiche propose une synthèse complète des définitions, des données épidémiologiques, des principales pathologies, des facteurs de risque, ainsi que des défis liés à la prise en charge et à la prévention des maladies chroniques.
1. Maladies chroniques : définitions et caractéristiques
Définitions officielles
-
Organisation mondiale de la santé (OMS) :
Les maladies chroniques sont des affections de longue durée, généralement évoluant lentement. -
Centers for Disease Control and Prevention (CDC, États-Unis) :
Affections non transmissibles, de longue durée, ne guérissant pas spontanément et rarement curables. Durée minimale : 3 mois. -
Haut Conseil de la santé publique (Plan 2007-2011) :
Une maladie chronique se caractérise par :- Un état pathologique physique, psychologique ou cognitif durable,
- Une ancienneté minimale de trois mois (réelle ou supposée),
- Un retentissement sur la vie quotidienne, avec au moins un des éléments suivants :
- Limitation fonctionnelle des activités ou de la participation sociale,
- Dépendance (médicaments, régime, appareillage, assistance),
- Nécessité de soins médicaux/paramédicaux, aide psychologique, adaptation, surveillance ou prévention dans un parcours de soins médico-social.
Particularités
- Majoritairement non transmissibles, mais certaines maladies infectieuses (SIDA, hépatites virales) peuvent devenir chroniques.
- La durée minimale de 3 mois est un critère commun pour distinguer la chronicité.
2. Épidémiologie des maladies chroniques en France
Prévalence et évolution
- En 2017, 10,7 millions de personnes (régime général) sont prises en charge en ALD (Affection de Longue Durée), soit 17 % de la population couverte (contre 9,4 millions en 2008).
- Le nombre d’admissions nouvelles en ALD a presque doublé entre 2001 (+869 000) et 2017 (+1 680 300), avec un rythme annuel moyen d’augmentation de +4,1 % (2006-2011) à +5,1 % (2011-2017).
- Les taux de croissance les plus forts concernent les maladies du foie, AVC invalidants, cardiopathies, affections neurologiques et musculaires.
Répartition par pathologies
Les quatre groupes de pathologies représentant environ 75 % de la croissance des ALD en 2017 sont :
| Pathologie | Part des assuré.e.s ALD (2016) |
|---|---|
| Maladies cardio-neurovasculaires | 32 % |
| Diabète | 25 % |
| Tumeurs malignes (cancers) | 20 % |
| Affections psychiatriques | 14 % |
Ces affections représentent deux tiers des dépenses totales du régime général de l’Assurance Maladie (2008).
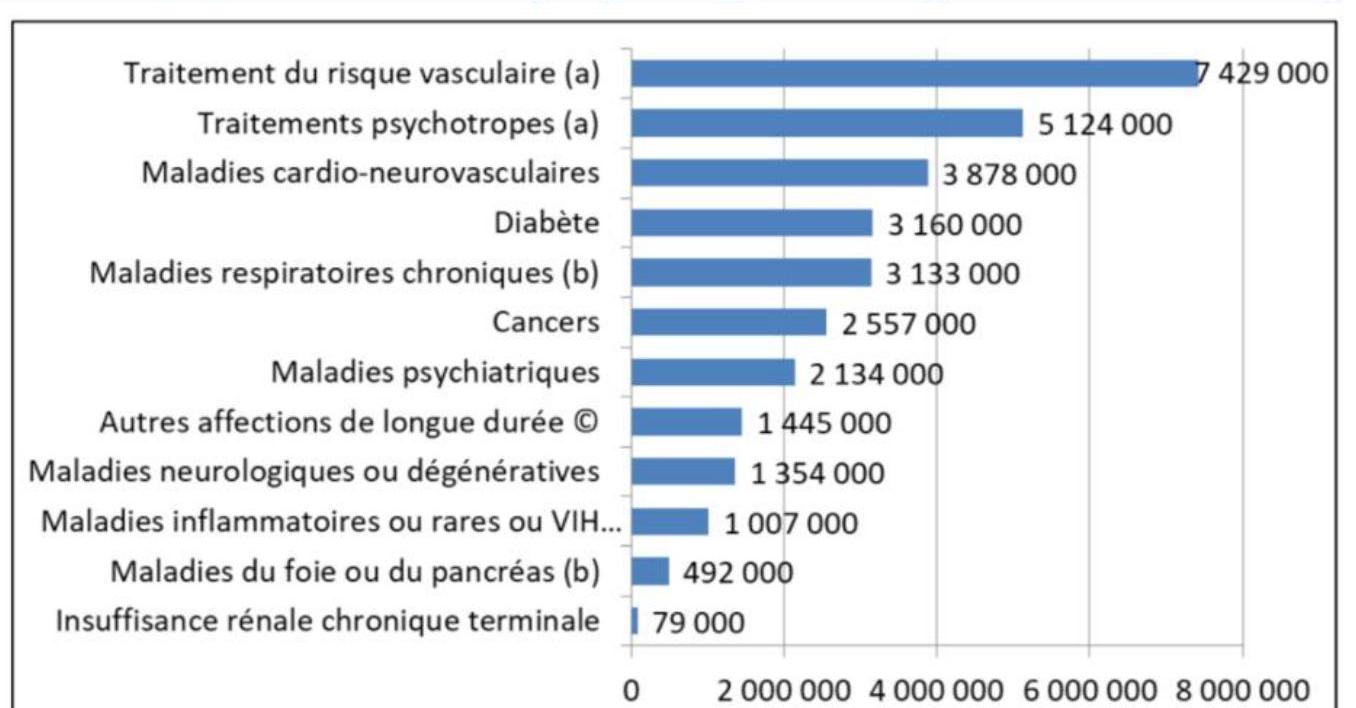
Effectifs estimés de malades par pathologie (régime général, France entière) :
| Pathologie | Nombre de malades |
|---|---|
| Traitement du risque vasculaire | 7 429 000 |
| Traitements psychotropes | 5 124 000 |
| Maladies cardio-neurovasculaires | 3 878 000 |
| Diabète | 3 160 000 |
| Maladies respiratoires chroniques | 3 133 000 |
| Cancers | 2 557 000 |
| Maladies psychiatriques | 2 134 000 |
| Autres affections de longue durée | 1 445 000 |
| Maladies neurologiques/dégénératives | 1 354 000 |
| Maladies inflammatoires, rares ou VIH | 1 007 000 |
| Maladies du foie ou pancréas | 492 000 |
| Insuffisance rénale chronique terminale | 79 000 |
Vieillissement, polymorbidité et impact
- La prévalence des maladies chroniques augmente avec l’âge.
- La mortalité globale baisse, notamment pour les maladies cardiovasculaires, mais les hospitalisations augmentent.
- La polymorbidité (coexistence de plusieurs pathologies) touche 42 % des hommes et 31 % des femmes de 85 ans et plus.
- La nature des pathologies évolue avec l’âge :
- < 45 ans : santé mentale prédominante
- 45-85 ans : diabète et maladies coronaires
-
85 ans : démence et insuffisance cardiaque
- La polymorbidité complique le diagnostic, les traitements (interactions médicamenteuses) et l’accompagnement médico-social.
3. Principales maladies chroniques : focus sur les pathologies majeures
3.1 Cancers
Données générales
- Première cause de mortalité en France, devant les maladies cardiovasculaires.
- Représentent un tiers des décès tous âges confondus.
- 40 % des décès chez les moins de 65 ans sont dus aux cancers.
- Première cause de décès chez les hommes, deuxième chez les femmes.
| Année | Nombre de cas | Causes de l’augmentation |
|---|---|---|
| 1980 | 170 000 | |
| 2005 | 320 000 | +25 % démographie, +20 % vieillissement, + risque réel |
| 2018 | 389 000 | 40 % prévenables, 157 000 décès |
Types et évolutions
- Prostate : cancer le plus fréquent, forte augmentation du diagnostic liée au dosage PSA, mortalité en baisse.
- Poumon : première cause de mortalité par cancer, incidence en hausse surtout chez les femmes.
- Sein : incidence en forte hausse, mortalité en baisse.
- Colo-rectal : incidence et mortalité en baisse.
Évolution des taux d’incidence du cancer du poumon (1990-2018)
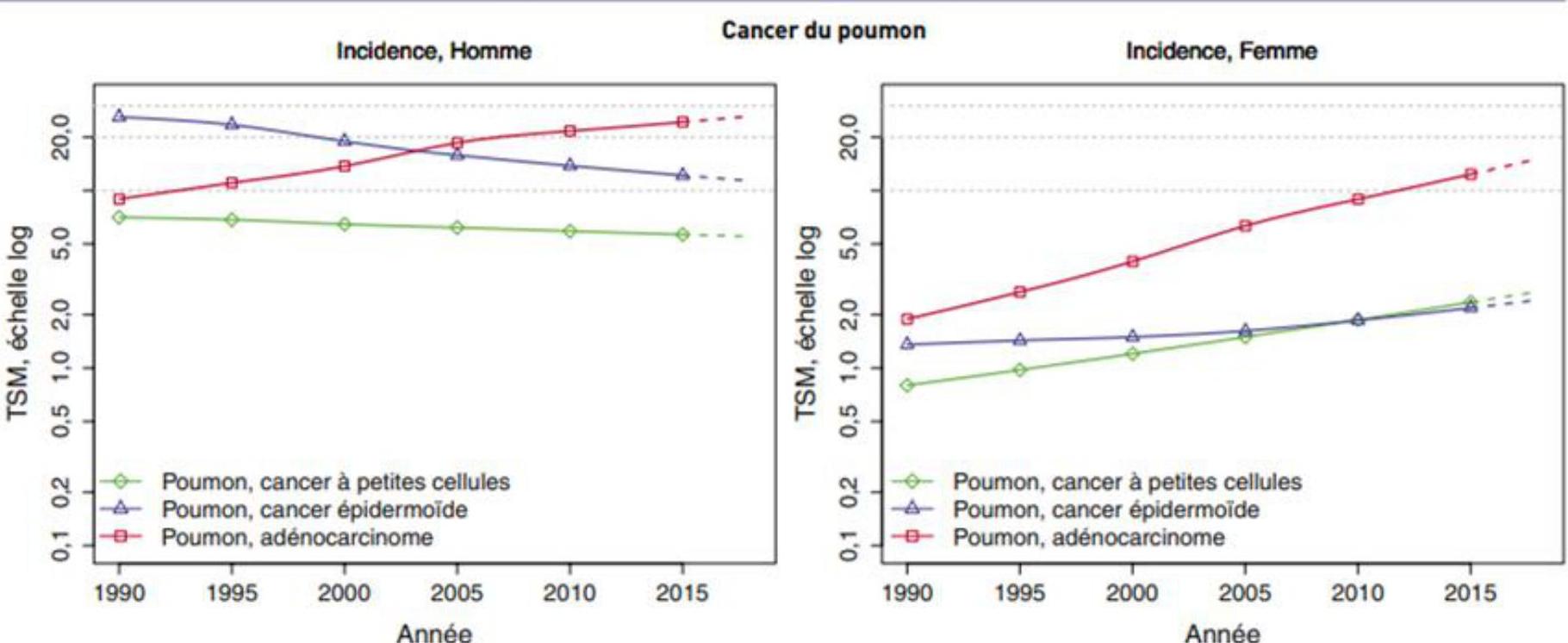
Tendances globales
- Baisse de l’incidence et mortalité pour cancers de l’estomac, col de l’utérus, œsophage.
- Hausse de l’incidence et baisse de la mortalité pour prostate et sein.
- Hausse de l’incidence et mortalité pour cancer du poumon chez la femme.
- Amélioration due au dépistage précoce et progrès thérapeutiques.
- Facteurs de risque accrus : surpoids, obésité, maternité tardive, faible allaitement maternel, tabagisme féminin.
3.2 Maladies cardiovasculaires (MCV)
Principales maladies
- Maladies coronariennes (infarctus du myocarde)
- Accidents vasculaires cérébraux (AVC)
- Hypertension artérielle
- Insuffisance cardiaque
- Artériopathie chronique
Facteurs de risque
- Âge, sexe, tabagisme, diabète, hypertension, dyslipidémies, hérédité, sédentarité, surpoids, stress, nutrition.
Impact
- 17,7 millions de décès dans le monde (31 % des décès totaux, OMS 2015).
- 7,4 millions dus aux maladies coronariennes, 6,7 millions aux AVC.
- Première cause de mortalité mondiale.
- En France : 140 000 décès/an, 2ème cause après le cancer, première cause chez les femmes.
Infarctus du myocarde (IDM)
- Insuffisance d’apport en oxygène au myocarde liée à l’athérosclérose coronarienne.
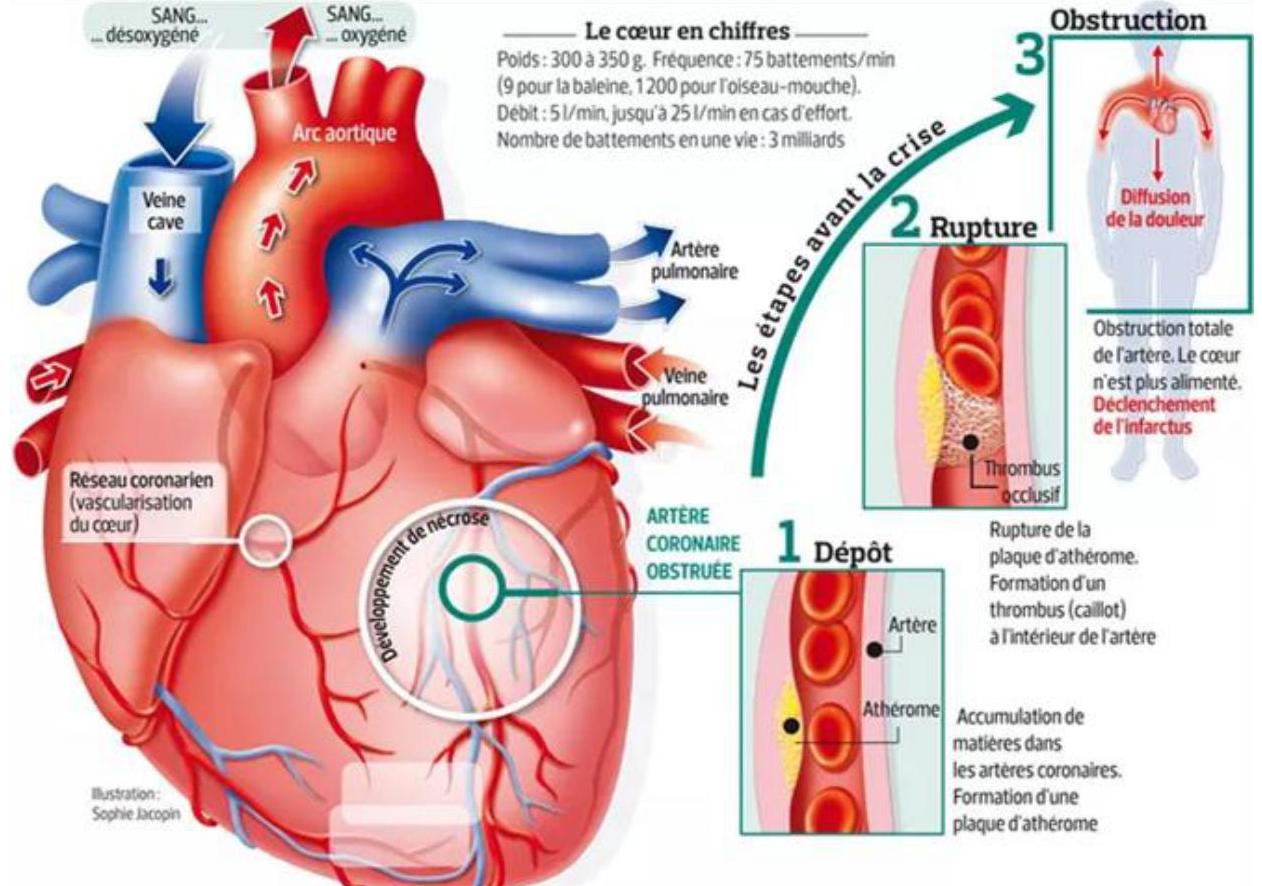
- Mortalité liée à l’IDM en baisse de [Formule] entre 1990 et 2006.
- Baisse des hospitalisations globales, mais augmentation chez les femmes < 65 ans.
- Amélioration liée à une meilleure prise en charge médicale et prévention secondaire.
- Facteurs de risque restent élevés ou en augmentation.
3.3 Maladies respiratoires chroniques
Asthme
- Maladie inflammatoire chronique des voies aériennes, évoluant par crises.
- Symptômes : dyspnée, sifflements, toux.
- Facteurs déclenchants : allergènes (intérieurs et extérieurs), infections, irritants (tabac, pollution), air froid, exercice, médicaments.
- Plus de 4 millions de personnes atteintes en France, 15-20 % d’origine professionnelle.
- Impact majeur sur la qualité de vie, absentéisme possible.
Broncho-pneumopathie chronique obstructive (BPCO)
- Plus de 15 000 décès/an chez > 45 ans.
- Mortalité stable chez les hommes, en hausse chez les femmes (lié au tabagisme).
- Prévalence estimée à 4-10 % de la population adulte (2-3 millions).
- Principal facteur de risque : tabagisme (arrêt préventif majeur).
- Diagnostic difficile en population générale (nécessite mesure fonction respiratoire).
- Pas d’ALD spécifique ni traitement curatif.
3.4 Santé mentale
- Selon l’OMS, la santé mentale fait partie intégrante de la santé globale.
- Les troubles mentaux représentent la 3ème cause de dépenses de santé en France.
- Première cause de mise en invalidité (28 % en 2006).
- En 2006, 10 423 suicides (taux 10,3/100 000), plus élevé chez les hommes et augmentant avec l’âge, mais tendance à la baisse depuis 1990.

4. Espérance de vie et limitations liées aux maladies chroniques
-
Espérance de vie à la naissance (enfants nés en 2009) :
- Garçons : 77,8 ans
- Filles : 84 ans
-
Se décompose en :
- Espérance de vie sans maladie chronique
- Espérance de vie sans incapacité
-
Ces indicateurs synthétiques reflètent la proportion de la population en bonne santé, sans limitation fonctionnelle ni pathologie chronique.
5. Défis liés aux maladies chroniques
5.1 Pour les patient.e.s et leurs proches
- Qualité de vie dépendante de :
- Accompagnement médical et humain (soignant.e.s, aidant.e.s)
- Efficacité des démarches sociales (accès aux aides)
- Soutien psychologique
- Maintien de l’autonomie, des capacités de travail et des ressources économiques
5.2 Pour les professionnel.le.s de santé
- Système de santé français performant pour les maladies aiguës, mais limité pour les maladies chroniques :
- Cloisonnement entre hôpital, médecine de ville, secteurs médical et social
- Complexification des parcours de soins
- Pression sur les structures (EHPAD surchargés, déserts médicaux, recours excessif à l’hôpital)
5.3 Pour l’égalité en santé
-
Inégalités sociales, géographiques et territoriales marquées :
- Populations défavorisées plus exposées aux facteurs de risque (tabac, alcool, alimentation, sédentarité)
- Variation régionale du tabagisme (écart de 9 % entre régions)
- Surreprésentation des maladies chroniques en Outre-mer (obésité, diabète, cancers liés à des expositions environnementales)
-
Inégalités hommes/femmes :
- Femmes perdent 2 fois plus souvent leur emploi (11 % vs 5 %)
- Perte de revenus plus élevée chez les femmes (78 % vs 59 %)
- Femmes plus souvent en situation de précarité (travailleurs pauvres, temps partiel, monoparentalité)
- Moindre participation aux dépistages, surexposition à certains facteurs de risque
- Dépistages insuffisants pour certaines maladies féminines (ex. endométriose)
5.4 Inégalités dans la prise en charge financière
- 20 millions de personnes ont besoin de soins liés à une pathologie chronique, mais seules 10,7 millions bénéficient du régime ALD.
- Critères d’admission strictement médicaux, parfois complexes (ex. hypertension sévère, affections psychiatriques).
- ALD couvre les soins liés à la maladie selon un protocole, mais autres soins remboursés au taux habituel, générant un reste à charge (dépassements d’honoraires, appareillage, forfaits hospitaliers).
5.5 Défis pour le travail
- 15 % de la population active touchée par une maladie chronique (ANACT).
- Vieillissement de la population active et recul de l’âge de départ à la retraite accentuent le défi.
- Maintien dans l’emploi crucial pour l’image de soi, les relations sociales et comme facteur thérapeutique.
- Exemple chez les personnes atteintes de cancer :
- 54,5 % gardent le même emploi 5 ans après le diagnostic
- 17,4 % changent d’emploi
- 5,9 % au chômage
- 7,5 % en invalidité
- 13 % à la retraite
5.6 Défis pour la recherche
-
Progrès cliniques significatifs :
- Baisse de la mortalité par cancer depuis 25 ans
- Guérison de plus de 75 % des malades d’hépatite C grâce aux traitements
-
Limites persistantes :
- Manque de connexions entre structures de recherche et actions de prévention
- Financements fragmentés (projets, structures)
- Faible implication des malades dans la gouvernance et décisions
-
Exemple positif : réseau ComPaRe (Communauté de Patients pour la Recherche), association entre chercheurs et patients.
Synthèse visuelle des défis

Conclusion : points clés à retenir
- Les maladies chroniques sont des affections longues, évolutives, avec un impact majeur sur la santé publique.
- Leur prévalence est en forte augmentation, portée par le vieillissement, la polymorbidité et l’augmentation des facteurs de risque.
- Les cancers, maladies cardiovasculaires, maladies respiratoires chroniques et troubles mentaux sont les principales pathologies concernées.
- Les progrès médicaux améliorent la survie, mais les défis restent nombreux en termes de prise en charge, coordination des soins, égalité en santé et maintien dans la vie sociale et professionnelle.
- La prévention, notamment la réduction des facteurs de risque, est essentielle pour limiter l’incidence des maladies chroniques.
- La recherche et l’implication des patients sont des leviers importants pour améliorer la qualité de vie et les soins.
Annexes
Diagramme Mermaid : exemple de parcours de soins coordonné (exemple générique)
[Diagramme]
Formule LaTeX importante
La baisse de la mortalité liée à l’infarctus du myocarde entre 1990 et 2006 est quantifiée par :
[Formule mathématique]
Cette fiche synthétise les connaissances essentielles pour comprendre les maladies chroniques en santé publique, leur impact, et les enjeux actuels pour les patients, les professionnels et la société.
