Fiche fac DSO Asthme
Funciones avanzadas disponibles en la aplicación
- Imágenes
- Fórmulas matemáticas
- Diagramas con renderizado profesional y académico en la app
Fiche de Révision DSO : Asthme
Introduction générale
L’asthme est une maladie inflammatoire chronique des voies respiratoires caractérisée par une hyperréactivité bronchique et une obstruction réversible. Elle touche environ 4 millions de personnes en France, avec une prévalence importante chez l’enfant (80 % des cas d’origine allergique) et un impact significatif sur la qualité de vie. La prise en charge repose sur un traitement de fond visant à contrôler l’inflammation et un traitement de crise pour soulager rapidement les symptômes.
Cette fiche de révision synthétise les données clés, la stratégie thérapeutique, l’éducation et l’accompagnement du patient, ainsi que les aspects pratiques liés à la prescription et à l’utilisation des dispositifs inhalés.
1. Données Cliniques et Épidémiologie
Données patient disponibles
Pour une prise en charge optimale, il est essentiel de recueillir :
- Éléments de base : sexe, âge, poids, taille.
- Histoire de la maladie : motif de consultation, antécédents, comorbidités (ex : allergies, immunodépression, insuffisance rénale ou hépatique, obésité, dénutrition, grossesse).
- Traitements : traitement habituel, modifications récentes, observance, tolérance, automédication, voies d’administration.
- Examens complémentaires : biologie (ionogramme, NFS, clairance de la créatinine), microbiologie, suivi thérapeutique, auto-mesures (HTA, glycémie), carnet de suivi.
- Autres données : autonomie, effets indésirables.

Épidémiologie et données clés de l’asthme en France
- 4 millions de personnes asthmatiques.
- 80 % des asthmes chez l’enfant sont allergiques.
- Asthme sévère : environ 400 000 personnes (10 %).
- Près de 1 000 décès annuels liés à l’asthme.
- Chez l’adulte, 2 % ont une allergie alimentaire, et environ 30 % des réactions anaphylactiques sont alimentaires.
- L’errance thérapeutique moyenne avant consultation est de 7 ans.

2. Physiopathologie et Manifestations Cliniques
L’asthme se manifeste par une inflammation chronique des bronches, entraînant :
- Hyperréactivité bronchique.
- Production excessive de mucus.
- Obstruction réversible des voies aériennes.
- Symptômes : toux, sifflements, dyspnée, oppression thoracique, réveils nocturnes.
La crise d’asthme correspond à une bronchoconstriction aiguë sévère pouvant nécessiter une prise en charge urgente.
3. Stratégie Thérapeutique dans l’Asthme
3.1 Traitement de fond
Corticoïdes inhalés (CSI)
- Objectif : maîtriser l’inflammation bronchique.
- Effets :
- Diminution de la production de mucus inflammatoire.
- Réduction de l’obstruction bronchique.
- Limitation de l’hyperréactivité.
- But principal : prévenir les exacerbations.

3.2 Traitement de crise
Bronchodilatateurs à courte durée d’action (BDCA)
- Objectif : relaxation rapide des muscles lisses bronchiques.
- Effets :
- Dilatation des bronches.
- Augmentation du volume d’air inspiré.
- But : soulager rapidement la crise.

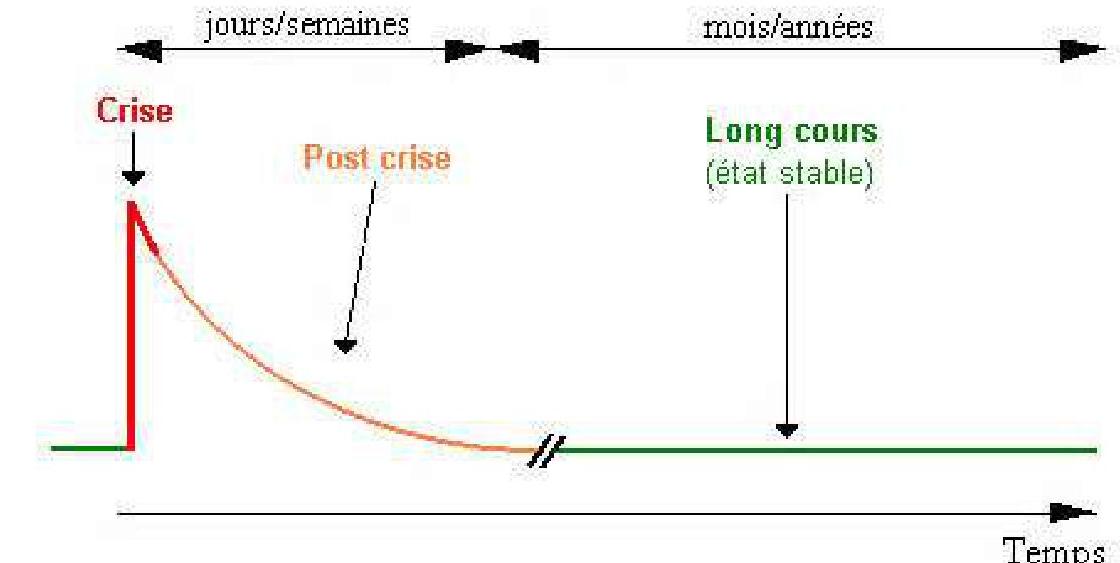
3.3 Traitement post-exacerbation
Corticoïdes oraux
- Objectif : réduire le risque de récidive dans la semaine suivant la crise.
- Posologie en équivalent prednisone :
- Enfant : [Formule] à [Formule]
- Adulte : [Formule] à [Formule]
- Durée : 5 à 7 jours.
3.4 Association fixe Corticoïdes - BDLA
- BDLA : bronchodilatateurs longue durée d’action (ex : formotérol, salmétérol, indacatérol).
- Objectif : dilatation prolongée (>12h) pour réduire le recours aux BDCA.
- Posologie : 2 prises/jour pour 12h d’action, 1 prise/jour pour 24h.
- Utilisés en association fixe avec les CSI pour optimiser le contrôle.
| Molécule | Délai d'action | Durée d'action | Forme | Indication |
|---|---|---|---|---|
| Formotérol | 3 min | 12 h | spray | Asthme / SPCO |
| Salmétérol | 15-18 min | 12 h | spray | Asthme / SPCO |
| Indacatérol | 3-5 min | 24 h | poudre | Asthme / SPCO |
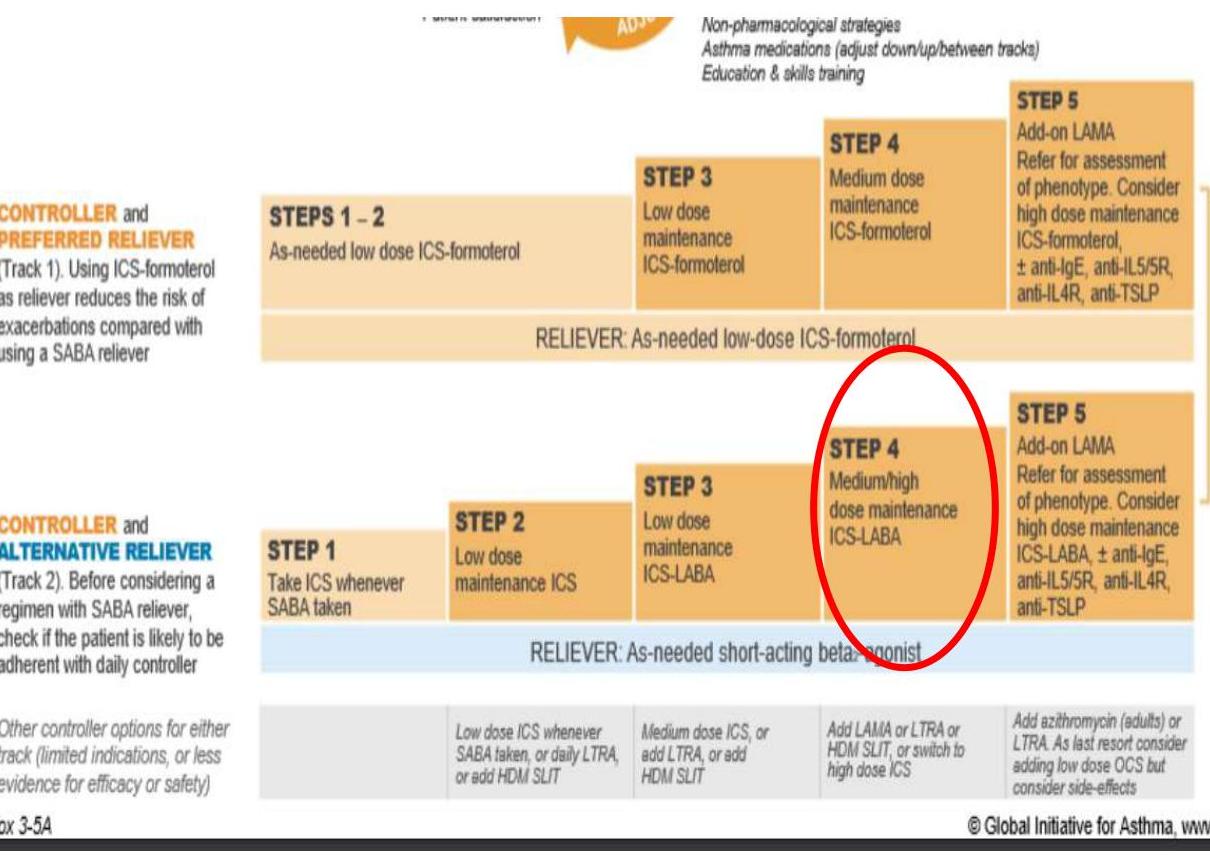
3.5 Escalade et désescalade du traitement
- En cas d’absence de crise depuis 3 mois, une réduction progressive du traitement de fond est possible (step down).
- Réévaluation un mois après chaque modification.
- Exemple : BECOTIDE 250 (bécmétasone) 2 bouffées/jour correspond à une dose faible à moyenne.
| Substance | Faible dose ([Formule]) | Dose moyenne ([Formule]) | Forte dose ([Formule]) |
|---|---|---|---|
| Béclométasone | 200-500 | 500-1000 | >1000 |
[Diagramme]
3.6 Équivalence des doses de CSI chez l’enfant (6-11 ans)
| Glucocorticoïde inhalé | Dose faible (µg/j) | Dose moyenne (µg/j) | Dose élevée (µg/j) |
|---|---|---|---|
| Béclométasone (CFC) | 100-200 | [200-400] | >400 |
| Béclométasone (HFA) | 50-100 | [100-200] | >200 |
| Budésonide (poudre sèche) | 100-200 | [200-400] | >400 |
| Budésonide (nébulisation) | 250-500 | [500-1000] | >1000 |
| Ciclésonide | 80 | [80-160] | >160 |
| Fluticasone propionate (poudre sèche) | 100-200 | [200-400] | >400 |
| Fluticasone propionate (HFA) | 100-200 | [200-500] | >500 |
| Mométasone | 110-220 | [220-440] | ≥440 |
Note: Fluticasone furoate n’a pas d’équivalence applicable.
4. Évaluation et Suivi du Contrôle de l’Asthme
4.1 Questionnaire ACT (Asthma Control Test)
- Évalue le contrôle de l’asthme chez les patients ≥12 ans.
- 5 questions sur les symptômes et impact sur 4 semaines, notées de 1 à 5.
- Interprétation :
- 20-25 : asthme bien contrôlé
- 15-19 : partiellement contrôlé
- <15 : non contrôlé
Questions clés
- Gêne dans les activités quotidiennes.
- Essoufflement fréquent.
- Réveils nocturnes liés à l’asthme.
- Utilisation de l’inhalateur de secours.
- Auto-évaluation du contrôle.


4.2 Débitmètre de pointe (Peak Flow®)
- Mesure le débit expiratoire de pointe (DEP).
- Utilisable dès 5-6 ans.
- Sert à évaluer l’obstruction bronchique et l’efficacité du traitement.
- Chaque patient doit avoir une valeur de référence en période stable.
- Importance du suivi régulier des mesures.

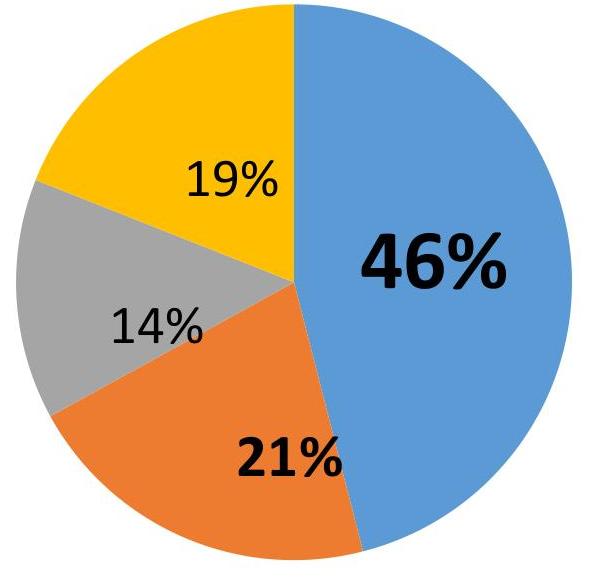
4.3 Causes d’inobservance du traitement de fond
- Perception de non-nécessité quotidienne (46 %).
- Oublis ou absence d’habitudes (21 %).
- Usage uniquement en cas de crise (14 %).
- Autres raisons diverses (19 %).
Ces causes doivent être discutées pour améliorer l’adhésion.
5. Éducation Thérapeutique et Accompagnement du Patient
5.1 Objectifs de l’éducation thérapeutique (ETP)
- Aider le patient à acquérir les compétences nécessaires pour gérer son asthme.
- Favoriser l’autonomie et l’adhésion au traitement.
- Impliquer une équipe pluridisciplinaire (médecins, infirmiers, pharmaciens, kinésithérapeutes, diététiciens).
5.2 Étapes clés du programme ETP
- Diagnostic éducatif : évaluation des besoins.
- Programme personnalisé : compétences à acquérir (ex : reconnaître les signes d’alerte).
- Séances d’apprentissage : individuelles (30-45 min) ou collectives (3-10 personnes).
- Évaluation finale : contrôle des connaissances et ajustements.
Exemple de programme ETP
- 5 séances de 2h animées par différents professionnels.
- Thèmes : compréhension de l’asthme, traitement, gestion quotidienne, exercice physique, environnement.
- Auto-questionnaire d’évaluation finale.

5.3 Accompagnement pharmaceutique
Objectifs
- Améliorer la compréhension de la maladie et du traitement.
- Apprendre les techniques d’inhalation.
- Tenir un calendrier des exacerbations.
- Favoriser une meilleure observance.
Critères d’éligibilité
- Adultes sous corticoïdes inhalés depuis au moins 6 mois.
Programme
- Entretiens d’évaluation et personnalisés (20-30 min).
- Bilan final.
- Rémunération prise en charge par la Sécurité Sociale (50 € la 1ère année, 30 € les années suivantes).

5.4 Conseils et éducation au comptoir
- Expliquer simplement la pathologie et le rôle de chaque médicament.
- Insister sur l’importance des BDCA comme traitement de crise.
- Rechercher et éviter les facteurs déclencheurs (ex : inhalation d’huiles essentielles).
- Enseigner la bonne utilisation des dispositifs d’inhalation.
- Proposer un changement de dispositif si nécessaire.
- Éduquer à l’automédication sécurisée.
[Diagramme]

6. Prescription et Prise en Charge en Aérosolthérapie
6.1 Règles de prescription
- Médicaments inhalés (Ipratropium, Terbutaline, Salbutamol, Budésonide, Bécamétasone) soumis à des règles selon indication, âge, et qualification du prescripteur.
- Ex : Ipratropium réservé aux spécialistes, Budésonide prescrit par tout médecin.
- Prise en charge par l’Assurance Maladie dépend de ces critères.
6.2 Principe « l'accessoire suit le principal »
- La délivrance du matériel (appareil, masque) suit la prise en charge des médicaments.
- Si médicaments non remboursés, matériel non pris en charge.
- Vérification de la qualification du prescripteur obligatoire.
6.3 Prescription et prise en charge
- Bronchodilatateurs à courte durée d’action prescrits par pneumologues/pédiatres pour exacerbations sévères sont pris en charge.
- Budésonide et Bécamétasone pris en charge quelle que soit la spécialité du prescripteur.
6.4 Ordonnances
- Médicaments et dispositifs médicaux doivent être prescrits sur deux ordonnances distinctes (article 68 de la convention nationale des médecins).
- Une ordonnance unique associant médicaments et matériel est parfois acceptée.
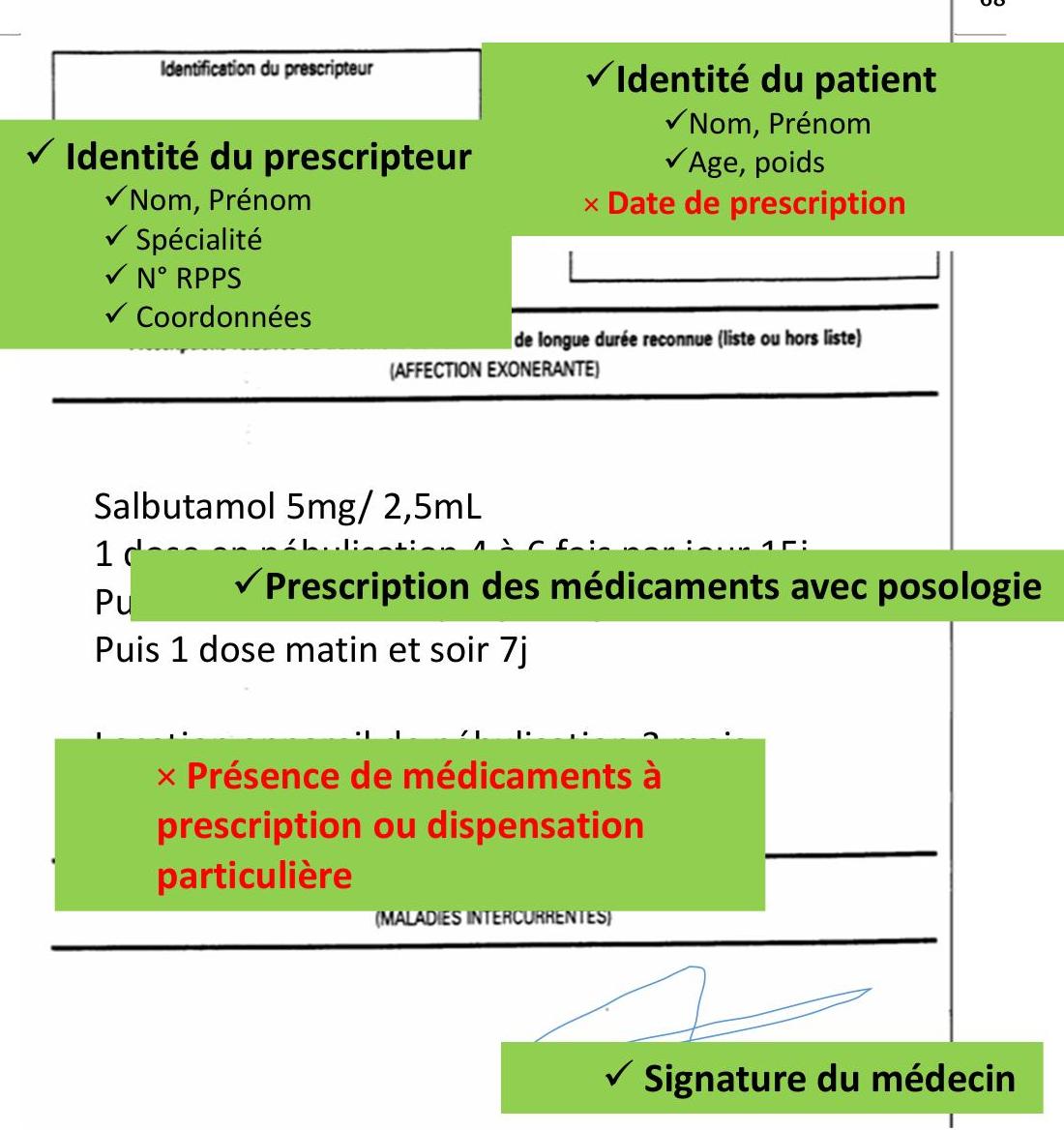

6.5 Bonnes pratiques de nébulisation
- Embout buccal recommandé sauf justification pour masque bucco-nasal.
- Chez l’enfant <5 ans, masque bien appliqué.
- Durée : max 10 min (enfant), 20 min (adulte).
- Choix du système selon site de dépôt (ORL, bronchique, pulmonaire) et volume.
| Dépôt | Mode ventilatoire |
|---|---|
| ORL | Inspiration rapide, par le nez ou la bouche |
| Bronchique | Inspiration lente par la bouche |
| Pulmonaire | Inspiration lente et profonde par la bouche, puis apnée |
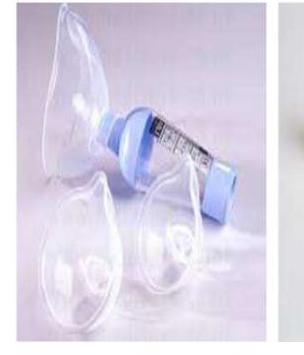
6.6 Utilisation et entretien de la chambre d’inhalation
Utilisation
- Compatible uniquement avec aérosols doseurs.
- Tous les modèles compatibles avec tous les aérosols doseurs.
- Administrer une dose à la fois.
Technique d’inhalation idéale (10 étapes)
- Secouer l’aérosol doseur.
- Enlever le capuchon.
- Introduire l’embout dans la chambre.
- Faire respirer calmement.
- Déclencher l’aérosol.
- Une bouffée à la fois.
- Réaliser 5 cycles respiratoires.
- Observer le mouvement des valves.
- Pincer le nez si embout buccal.
- Répéter pour chaque bouffée.
Entretien
- Pas de lavage quotidien (accélère l’usure).
- Nettoyage tous les 7-10 jours à l’eau savonneuse sans frotter.
- Rinçage à l’eau claire.
- Séchage à l’air libre (pas de chiffon).
- Vérification des valves.
7. Gestion de la Crise d’Asthme
- Manifestations : toux en quinte, dyspnée, réveils nocturnes.
- Traitement initial : bronchodilatateurs à courte durée d’action (BDCA) pour soulagement rapide.
- Traitement post-crise : corticoïdes oraux pour prévenir récidive.
- Importance de prévenir les infections respiratoires et maîtriser l’environnement (vaccinations, contrôle allergènes).
8. Points Clés pour le Contrôle de l’Asthme
- Toute atteinte respiratoire peut aggraver l’inflammation et déclencher une exacerbation.
- Le contrôle repose sur :
- Bonne observance.
- Utilisation correcte des dispositifs.
- Évaluation régulière via questionnaire ACT, historique médicamenteux, et consommation de BDCA.
- L’éducation adaptée améliore l’adhésion et le contrôle.
Conclusion
La prise en charge de l’asthme nécessite une approche globale combinant un traitement médicamenteux adapté, une éducation thérapeutique, un suivi régulier et un accompagnement personnalisé. Le rôle du pharmacien et du technicien préparateur est crucial pour optimiser l’observance, maîtriser les techniques d’inhalation, et prévenir les exacerbations. La collaboration pluridisciplinaire et l’implication active du patient sont les clés d’un asthme bien contrôlé.
MERCI DE VOTRE ATTENTION
