Infectiologie
Funciones avanzadas disponibles en la aplicación
- Imágenes
- Fórmulas matemáticas
- Diagramas con renderizado profesional y académico en la app
Fiche de Révision : Infectiologie
Introduction générale à l'infectiologie
L'infectiologie est la branche de la médecine qui étudie les maladies infectieuses, c’est-à-dire les affections provoquées par la pénétration et l’invasion de l’organisme par des micro-organismes pathogènes vivants. Ces micro-organismes, invisibles à l’œil nu, sont majoritairement unicellulaires et peuvent être soit bénéfiques (ex : fermentation, décomposition organique), soit pathogènes, responsables de maladies.

1. Micro-organismes pathogènes : classification et caractéristiques
Les agents infectieux se répartissent en quatre grands groupes microbiens :
- Protozoaires
- Bactéries
- Virus
- Champignons

1.1 Protozoaires
- Unicellulaires, eucaryotes (possèdent un noyau véritable).
- Saprophytes ou hétérotrophes, présents dans les milieux aquatiques ou en parasites chez l’humain et les animaux.
- Exemples pathogènes :
- Plasmodium (paludisme)
- Trypanosomes (maladie du sommeil)
- Trichomonas (vaginite, urétrite)
- Toxoplasma gondii (toxoplasmose)
1.2 Bactéries
- Unicellulaires, procaryotes (sans noyau).
- Omniprésentes dans l’environnement, certaines sont bénéfiques (probiotiques), d’autres pathogènes.
- Exemples pathogènes : Escherichia coli, Streptococcus pneumoniae, Mycobacterium tuberculosis.

1.3 Virus
- Plus petits que les bactéries.
- Constitués d’un segment d’acide nucléique (ADN ou ARN).
- Parasites intracellulaires obligatoires, nécessitent un hôte pour se répliquer.
- Exemples : SARS-CoV, virus de la grippe, VIH.
1.4 Champignons
- Eucaryotes, unicellulaires (levures) ou multicellulaires (moisissures).
- Saprophytes, vivent aux dépens d’un être organisé.
- Peuvent être bénéfiques (production de bière, pain) ou pathogènes.
- Exemples pathogènes : Candida albicans, Aspergillus.
2. Pouvoir pathogène des micro-organismes
Le pouvoir pathogène est la capacité d’un micro-organisme à provoquer une maladie. Il dépend principalement de deux facteurs :
2.1 Pouvoir invasif
Capacité à se multiplier et à se répandre dans l’organisme hôte.
- Salmonella typhi → fièvre typhoïde
- Neisseria meningitidis → méningite
- Staphylococcus aureus → abcès, septicémies
- Pseudomonas aeruginosa → infections nosocomiales
2.2 Pouvoir toxique
Production de toxines responsables d’effets pathologiques.
- Toxine botulique → paralysie musculaire
- Toxine diphtérique → myocardite, paralysie des nerfs crâniens
- Toxine tétanique → contractures musculaires
- Salmonella typhi → fièvre typhoïde (par toxines)
3. Circonstances d'apparition du processus infectieux
L’infection survient suite à un déséquilibre entre :
- La force de l’agent infectieux (virulence)
- La défense de l’hôte (réceptivité)
3.1 Virulence
Niveau de dangerosité d’un micro-organisme, lié à sa capacité à se développer et/ou à produire des toxines.

3.2 Réceptivité de l’individu
La maladie ne se déclare pas systématiquement chez un individu infecté. La réceptivité dépend de :
- État physiologique (maladies, immunodépression, nutrition)
- Âge (enfants plus sensibles aux maladies éruptives)
- Facteurs génétiques et socio-économiques
4. Modes de transmission des agents infectieux
La transmission de l’agent pathogène peut être directe ou indirecte.
4.1 Transmission directe
Le pathogène passe directement d’un individu infecté à un autre via :
- Contact physique (poignée de main, baiser, rapports sexuels)
- Gouttelettes (toux, éternuements)
- Transmission verticale (mère-enfant)
Exemples : VIH, grippe

4.2 Transmission indirecte
Un intermédiaire assure le transport de l’agent infectieux :
- Vecteur vivant : moustiques, tiques
Exemple : paludisme transmis par le moustique Anophèle femelle - Vecteur inerte : objets, air, eau, sol, aliments contaminés
Exemples : choléra par eau contaminée, grippe via objets infectés, tuberculose par l’air

5. Les 5 stades d'une infection
| Stade | Description |
|---|---|
| Incubation | Période entre l'entrée de l'agent pathogène et l'apparition des premiers symptômes. L’agent se multiplie sans signes visibles. |
| Phase d'invasion (prodromique) | Multiplication continue, symptômes non spécifiques (fatigue, fièvre, malaise). |
| Phase d'état (phase aiguë) | Pic de multiplication, symptômes spécifiques, forte réaction de l’organisme. |
| Phase de déclin | Lutte immunitaire ou traitement réduit l’infection, symptômes diminuent. |
| Convalescence | Récupération progressive, disparition des symptômes, fatigue possible. |
6. Prophylaxie anti-infectieuse
La prophylaxie regroupe les mesures visant à :
- Prévenir l’apparition d’une infection
- Empêcher sa propagation
- Éviter son aggravation
6.1 Types de prophylaxie
- Médicamenteuse : antibiotiques, vaccins
- Non médicamenteuse : hygiène, isolement, mesures barrières

7. Médicaments antibactériens : antibiotiques
7.1 Historique
- 1928 : découverte fortuite de la pénicilline par Alexander Fleming.

- Années 1940 : production industrielle.

7.2 Définition
Un antibiotique est une substance produite par des organismes vivants ou synthétiques, capable d’inhiber (bactériostatique) ou de détruire (bactéricide) les bactéries, même à faible dose.

Important : Les antibiotiques sont inefficaces contre les virus. Par exemple, [Formule] des infections ORL sont virales.
7.3 Choix et action des antibiotiques
Critères du choix
- Identification précise de la bactérie responsable
- Résistance bactérienne à l’antibiotique
- Pharmacocinétique (capacité à atteindre le site infecté)
- Terrain du patient (âge, poids, grossesse, comorbidités)
- Risque de toxicité (posologie et durée adaptées)

Structure bactérienne ciblée
Les antibiotiques agissent sur des structures bactériennes essentielles :

Mécanismes d’action
- Bactériostatique : empêche la multiplication bactérienne
- Bactéricide : provoque la mort de la bactérie

Spectre d’action
- Spectre étroit : agit sur un nombre limité de germes
- Spectre large : efficace contre un grand nombre de germes, mais favorise le développement des résistances
7.4 Antibiogramme : test de sensibilité bactérienne
Principe
- Culture de la bactérie sur gélose
- Dépôt de disques d’antibiotiques
- Incubation puis mesure des zones d’inhibition autour des disques
La taille de la zone d’inhibition classe la bactérie en :
- Sensible (S)
- Résistante (R)
- Intermédiaire (I)
La Concentration Minimale Inhibitrice (CMI) est la plus faible concentration d’antibiotique empêchant la croissance visible.
Intérêt
- Guide le choix thérapeutique
- Limite l’apparition de résistances
7.5 Antibiothérapie probabiliste vs ciblée
| Critère | Antibiothérapie Probabiliste | Antibiothérapie Ciblée |
|---|---|---|
| Moment de prescription | Avant identification précise du germe | Après identification et antibiogramme |
| Base de choix | Suspicion clinique, contexte épidémiologique | Résultats microbiologiques |
| Spectre d'action | Large, pour couvrir les germes probables | Étroit, adapté au germe isolé |
| Objectif principal | Débuter traitement rapidement | Optimiser efficacité, limiter résistances |
| Révision | Adaptation après obtention des résultats | Suivi et maintien si infection contrôlée |
8. Prescription et utilisation des antibiotiques
8.1 Posologie et durée du traitement
Pour une efficacité optimale et limiter les résistances :
- Posologie adaptée au poids et à l’âge
- Durée suffisante pour éradiquer l’infection, sans excès
- Encouragement à la vaccination et aux mesures d’hygiène
- Sensibilisation au risque d’antibiorésistance

8.2 Exemple de calcul de posologie : Amoxicilline chez l’enfant
Données :
- Dose : [Formule]
- Fractionnée en 3 prises/jour
- Concentration : [Formule]
- Durée : 5 jours
- Poids : 28 kg
Calculs :
-
Dose journalière totale :
[Formule mathématique] -
Dose par prise :
[Formule mathématique] -
Volume à administrer par prise :
[Formule mathématique] -
Volume journalier :
[Formule mathématique] -
Volume total pour la durée du traitement :
[Formule mathématique] -
Nombre de flacons nécessaires (flacon = 60 ml) :
[Formule mathématique]
8.3 Associations d’antibiotiques
Avantages
- Élargissement du spectre antibactérien (synergie, potentialisation)
- Réduction du risque de résistances
Inconvénients
- Addition des effets indésirables
- Antagonismes possibles
- Risque de souches multirésistantes
- Incompatibilités chimiques (ex : gentamicine et bêtalactamines)

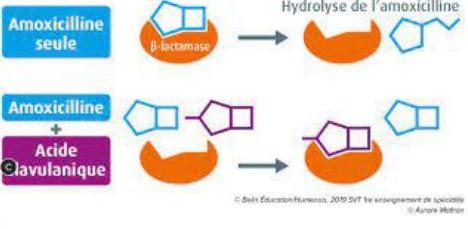
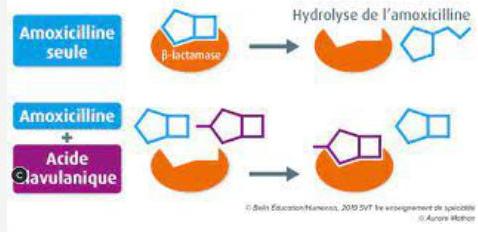
Exemple : Amoxicilline + Acide clavulanique (Augmentin)
- Amoxicilline : bêtalactamine
- Acide clavulanique : inhibiteur irréversible de la bêta-lactamase, enzyme bactérienne qui détruit les bêtalactamines
- Permet d’élargir le spectre d’action aux bactéries productrices de bêta-lactamases
Avantages et effets secondaires d’Augmentin
- Restaure l’efficacité de la pénicilline sur les souches résistantes
- Effets secondaires fréquents : troubles gastro-intestinaux
- Risque accru d’allergies, y compris œdème de Quincke et choc anaphylactique
- Risque d’hépatite iatrogène jusqu’à 21 jours après arrêt
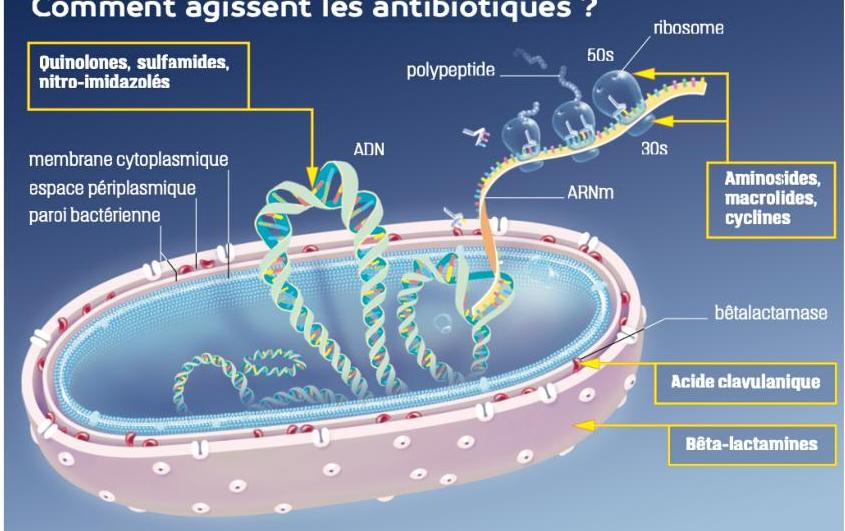
8.4 Mécanismes d’action des antibiotiques
Les cibles principales sont :
- Paroi bactérienne : bêta-lactamines (pénicillines, céphalosporines)
- ADN bactérien : quinolones, sulfamides, nitroimidazoles
- Ribosomes bactériens : macrolides, aminosides, cyclines
8.5 Antibiotiques et grossesse/allaitement
Une prudence particulière est recommandée dans ces situations. Les informations spécifiques ne sont pas détaillées ici, mais le choix doit toujours être fait en fonction du rapport bénéfice/risque.
9. Effets indésirables des antibiotiques
9.1 Allergies vraies ou non
- Réaction immunitaire pouvant aller de démangeaisons à choc anaphylactique
- Bêtalactamines souvent responsables
- Arrêt immédiat de l’antibiotique en cas d’allergie
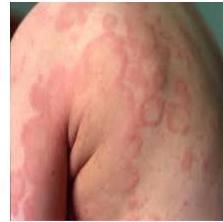
9.2 Œdème de Quincke
- Gonflement soudain des couches profondes de la peau et muqueuses
- Peut obstruer les voies respiratoires, urgence vitale

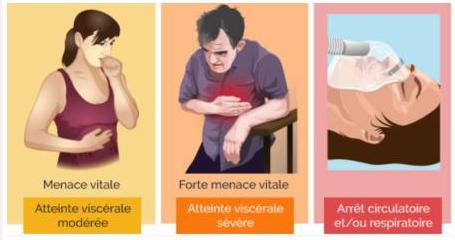
9.3 Choc anaphylactique
- Réaction allergique aiguë grave
- Défaillance cardiovasculaire et respiratoire
- Urgence médicale absolue
9.4 Effets indésirables digestifs
- Le microbiote intestinal, composé d’environ [Formule] micro-organismes, est perturbé par les antibiotiques
- Conséquences : nausées, vomissements, diarrhées, ballonnements, douleurs abdominales
9.5 Colite pseudomembraneuse
- Due à la prolifération de Clostridium difficile après perturbation du microbiote
- Symptômes : diarrhée glaireuse sanglante, fièvre
- Ne jamais utiliser de ralentisseurs de transit sous antibiothérapie en cas de diarrhée

9.6 Mycoses
- La flore bactérienne empêche la prolifération de champignons opportunistes comme Candida albicans
- Leur destruction par antibiotiques peut entraîner des mycoses

Conclusion
La maîtrise des maladies infectieuses repose sur une compréhension approfondie des micro-organismes pathogènes, de leur pouvoir pathogène, des modes de transmission et des stades d’infection. La prophylaxie, qu’elle soit médicamenteuse ou non, est essentielle pour prévenir et limiter la propagation des infections.
L’utilisation judicieuse des antibiotiques, basée sur un diagnostic précis, un antibiogramme et une connaissance des mécanismes d’action, est cruciale pour assurer l’efficacité thérapeutique tout en limitant les résistances et les effets indésirables. La vigilance face aux réactions allergiques et aux perturbations du microbiote intestinal est également indispensable.

Annexes
Concepts clés en infectiologie
- Hôte : organisme recevant l’agent pathogène, chez qui peut se développer l’infection.

Cette fiche synthétise les notions essentielles pour comprendre, prévenir et traiter les infections, en insistant sur l’importance d’une approche rigoureuse et adaptée en infectiologie.
